Более, чем вековая практика применения при лечении стоматологических больных специальных средств для снижения или полного устранения болевой чувствительности привела к тому, что возникло большое количество разнообразных анестетиков. Средства для местной анестезии имеют как общие черты (принцип действия, фармакологические пути в организме), так и большие различия, которыми и обусловлены показания к применению.
Прежде, чем перейти к более детальному рассмотрению свойств каждого анестетика, необходимо понять, каким образом введение данных веществ полностью снимает болевые ощущения у пациента.
Как действует анестезия: механизм действия
Все средства для местной анестезии объединяет одно общее свойство: все это химические соединения, способные заблокировать нервную проводимость. Каким же образом это происходит?
Чтобы понять, как действует анестезия на нервный ствол, нужно представлять, как происходит нормальная нервная передача. В обычном состоянии все нервные клетки и их отростки имеют клеточные мембраны, обладающие способностью к избирательной проницаемости для различных, по-разному заряженных ионов из окружающей межтканевой жидкости, а также для выхода некоторых ионов из клетки вовне. При раздражении концевого нервного рецептора происходит движение большого количества положительно заряженных ионов натрия через так называемые натриевые ионные канальцы. Это приводит к изменению заряда клеточной мембраны (деполяризации), вследствие чего генерируется нервный импульс. Данный процесс происходит последовательно на каждом участке нервной клетки, поэтому импульс проводится направленно и с большой скоростью.
Препараты анестезии изменяют проницаемость натриевых каналов, не позволяя осуществиться деполяризации клеточной мембраны, возникновению и проведению нервного импульса. Количество натрия внутри клетки и вне ее становится равным, и клетка не может возбудиться, несмотря на постоянное раздражение концевых рецепторов. Главным «оружием» обезболивающих веществ является блокада кальциевых каналов, которые играют важнейшую роль в проводимости натрия.
Строго говоря, способностью изменять заряд мембраны нервных клеток обладают многие фармакологические препараты и природные вещества различных химических групп. Но анестетики отличаются одним решающим качеством: они оказывают временную блокаду проводимости нервного сигнала. После распада химического вещества функционирование нерва полностью приходит в норму. А так как действует анестезия временно, ее легко можно использовать в медицине.
Препараты анестезии оказывают блокирующее действие на разные типы нервных волокон. Замечено, что тонкие нервы легче поддаются их действию, чем более толстые стволы, а немиелинизированные отростки легче «выключить» по сравнению с миелинизированными.
Введенный объем обезболивающего средства не остается в месте введения продолжительное время. Обильное крово- и лимфоснабжение челюстно-лицевой области приводит к достаточно быстрому выведению анестетика в кровеносное и лимфатическое русло. Именно поэтому многие препараты сегодня применяются в комбинации с вазоконстриктором — сосудосуживающим средством, синтетическим аналогом гормонов надпочечника или гипофиза, благодаря которым рассасывание лекарственного средства происходит медленнее, а эффективность и время действия повышается.
Дальнейшая судьба анестезирующего средства зависит от того, к какой химической группе оно принадлежит. В стоматологии применяются сложные эфиры (эстеры) и амиды. Эстерные обезболивающие растворы разлагаются в плазме крови особыми ферментами — эстеразами, а амидные соединения разрушаются в печени. Выведение и тех, и других осуществляется почками.
I. Средства для анестезии группы сложных эфиров
К сложным эфирам относится не так много анестезирующих препаратов: новокаин, дикаин и анестезин. После введения их в ткани организма мгновенно начинается распад по типу гидролиза. Процесс происходит непосредственно в тканях и в крови, причем в плазме в 10 раз быстрее. Продукты распада сложноэфирных анестетиков в основном выводятся с мочой, некоторая часть подвергается биотрансформации в печени. При разрушении новообразованные химические соединения особым образом влияют на организм: снижение возбудимости миокарда, моторной коры мозга и периферических холинзависимых систем, блокада вегетативных ганглиев, снижение синтеза ацетилхолина.
Первая в мире анестезия - новокаин
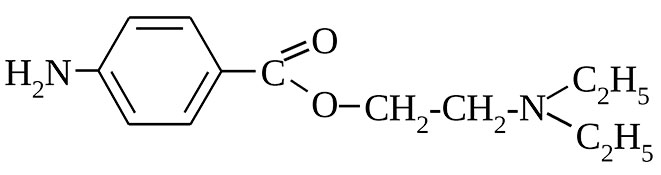
В чистом виде представляет собой кристаллический порошок белого цвета, растворим в воде. Раствор препарата осуществляется на водной основе, который первоначально имеет индекс pH=6, стерилизуется в течение получаса при температуре 100 градусов. Гидролиз в щелочной среде проходит быстро, в кислой гораздо хуже. Длительное хранение раствора ведет к его закисливанию.
Спустя 5-10 минут после введения раствора начинается анестезия. Новокаин способен действовать разное время в зависимости от особенностей введения и места обезболивания. При внутрипульпарной анестезии без применения вазоконстриктора время действия — 2 минуты, при обезболивании мягких тканей без сосудосуживающего препарата — 15-30 минут, с вазоконстриктором — 30-40 минут. Препарат не подходит для аппликационного нанесения, так как отмечается плохая проницаемость через кожу и слизистые оболочки. Наличие в растворе адреналина влияет также на максимально допустимую дозу введения: без адреналина возможно введение раствора из расчета 8 мг/кг тела, с вазоконстриктором соотношение повышается до 15 мг/кг веса.
Обезболивание новокаином — это достаточно опасная и токсичная местная анестезия. Препараты на основе новокаина обладают серьезным отрицательным эффектом — наиболее сильное сосудорасширяющее действие среди всех анестезирующих препаратов. При передозировке или неверном введении это часто приводит к обмороку и коллапсу пациента, наблюдается снижение артериального давления. Особенно опасно случайное впрыскивание раствора в вену — в этом случае токсический эффект возрастает в 10 раз.
Другой отрицательный эффект — высокий риск аллергической реакции, который несет такая анестезия. Новокаин является производным парааминобензойной кислоты (ПАБК). При гидролитическом распаде препарат образует молекулы кислоты и диэтиламиноэтанола. Именно ПАБК приводит к гиперсенсибилизации организма. Несмотря на то, что сегодня обезболивание новокаином в стоматологии практически не производится, опасность такой аллергии сохраняется: современные анестетики в качестве консерванта содержат вещество метилпарабен, который по структуре очень сходен с ПАБК и приводит к синтезу соответствующих аллергических антител. Поэтому, если у пациента выявлена в анамнезе аллергия к новокаину, следует использовать анестетики без метилпарабена.
С парааминобензойной кислотой связано еще одно отрицательное взаимодействие. ПАБК сходна с участком молекулы сульфаниламидов, поэтому при новокаиновом обезболивании прием сульфаниламидов следует прекратить, так как антибактериальный эффект последних существенно снижается. Помимо плохого лекарственного взаимодействия с сульфаниламидами, новокаин ухудшает действие диуретиков. Атропин повышает обезболивающий эффект новокаина, а салицилаты — ослабляют.
Анестезин
Анестезин по химическому строению — этиловый эфир ПАБК. Физически это порошок белого цвета, горький на вкус, не имеет запаха. В отличие от новокаина, плохо растворяется в воде, зато демонстрирует хорошую растворяемость в спирте. Выпускается в виде присыпок, мазей.
Анестезин имеет специфическую сферу применения — с его помощью показана разнообразная аппликационная анестезия в стоматологии (препараты, пригодные для нее, должны хорошо проникать через кожные и слизистые покровы, соответственно, демонстрировать хорошую жирорастворимость). Лекарственными средствами на основе анестезина обезболивают для снятия воспалительного процесса термические ожоги челюстно-лицевой области I и II степени. Применяется только у взрослых, максимальная разовая доза препарата составляет 0,5 г, в сутки можно ввести пациенту не более 1,5 г.
Противопоказанием к использованию анестезина является термический ожог III степени и раны без поверхностного эпидермального слоя.
Дикаин
Физически это кристаллический порошок белого цвета, не имеющий запаха, легко переходит в раствор на водной или спиртовой основе.
Крайне токсичный анестетик, токсичность растворов дикаина превышает таковую у кокаинового раствора вдвое, а раствора новокаина — в 10 раз. Вместе с тем, демонстрирует мощный обезболивающий эффект.
Главное показание к применению дикаина — аппликационная анестезия. Препараты на основе дикаина — тетракаин, медикаин, интеркаин — имеют концентрацию 1-2% и обеспечивают наступление эффективного обезболивания после поверхностного нанесения уже через 1-2 минуты. Дикаин возможно применять в комбинации с вазоконстриктором, на 1 мл анестетика должно приходиться не более 1 капли раствора адреналина гидрохлорида в 0,1% концентрации.
Местный анестетик для поверхностной анестезии дикаин противопоказан при: генерализованное тяжелое состояния пациента, возраст до 10 лет, недостаточная обработка инструментария и наличие на нем щелочных остатков (анестетик выпадает в осадок при контакте со щелочью).
Максимально возможная доза для взрослых пациентов составляет 3 мл 1%-ного раствора. Детям старше 10 лет можно ввести не более 1-2 мл 0,5-1% раствора.